不確実を受け入れる覚悟
医師として不確実な世界をそのまま受け止めて迷いながら生きるのか,あたかも確実であるかのように割り切るかそれを追い求めて生きるのか?これはもしかしたらこのことで医師の生き方を2分することができるかもしれない。
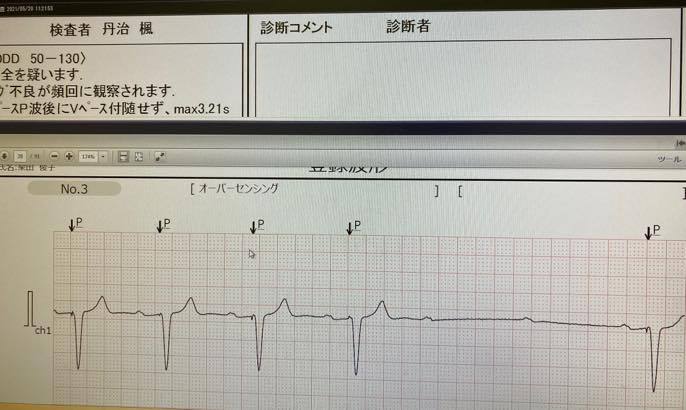
勉強会から外来指導 [今日話したこと]
肝硬変の発熱
免疫不全特に脾臓の機能の低下
非機能が亢進して溶血が起こっているのに、低下とはこれいかに?
そして溶血が起こっているから鉄過剰になるのか?
脾機能低下ではH.flu pneumococcus
などにより弱くなる。→それでSBPの時にセフォタックスか!と納得。
鉄過剰ではビブリオ、エルシニア、サルモネラにかかりやすい。
ビブリオはバルニフィカスが有名。
肝膿瘍は熱型は2峰性?単純CTでは写らないこともある。熱型で診断がつくことはないが、ヒントにはなるかもしれない。
エルシニア 盲腸に炎症を起こす
盲腸に炎症を起こすもの
結核 アメーバー エルシニア
打診の話し
shifting dullnessの話し
波動の話し
サルモネラ チフスの話し腸の症状があるわけではない。
サルモネラに引っ張られた?
日本の卵にはサルモネラいない?
外来にてS先生へ
若い医師は救急や、入院を診るということに以前から慣習的になっているが、どちらかというと徒弟的な意味合いが大きいように思う。
医師として仕事をしていくと、どの科に進んでも、いずれ外来診療は必須の一つのカテゴリーとなる。
現在学生時代にオスキーが始まっているのだからそれをベースにして自分のスタイルを仕事を始めたときから作り始めるべきと思う。
臨床推論など、やフォローアップの方法などは一生学んでいくものなので、まずはどのようなスタイルで外来診療を行うのか、マナーや心構えをしっかりと持つ必要があり、これは一生持って行くものと考えて欲しい。
話したことは、1)non verbal なものほど患者に伝わる。ココロで思っている事を出さないテクニックも必要→自分を客観的にみる必要がある。たとえばビデオ撮影などで気づきがあるかもしれない。
2)まずは患者本人もしくは家族の側にたって考えよう。そこを十分に検討したうえで医師としの話しや質問をしよう。
3)第一印象はとても大切。自分自身のふるまいと患者が言いたいことをまずははき出してもらうことも大切。
4)患者をひとりの人としてつきあう。ごく普通に初めて出会いと考える。
5)病気がない時ほど、医師患者関係築くことができず、それが訴訟になることさえある。
6)外来は患者がこまっていることがなくならない限り、もしくは他で診てもらった方が本人にベターでない限り終わらない。
など
くるま綺麗